萊文LevelDRG系統多少錢一套
醫保應用 DRG 付費所期望達到的目標是實現醫-保-患三方共贏。通過 DRG 付費,醫保基金不超支,使用效率更加高效,對醫療機構和醫保患者的管理更加準確;醫院方面診療行為更加規范,醫療支出得到合理補償,醫療技術得到充分發展;患者方面享受高質量的醫療服務,減輕疾病經濟負擔,同時結算方式也更加便捷。DRG 是以劃分醫療服務產出為目標(同組病例醫療服務產出的期望相同),其本質上是一套“管理工具”,只有那些診斷和醫療方式對病例的資源消耗和醫療結果影響明顯的病例,才適合使用 DRG 作為風險調整工具,較適用于急性住院病例(Acute inpatients)。要對DRG病組成本做出科學合理的預測,并在實踐過程中不斷調整與改進。萊文LevelDRG系統多少錢一套

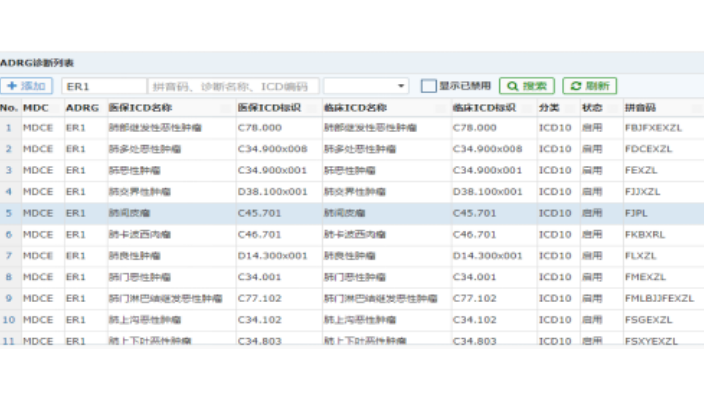
建立DRGs-PPS結算體系,包括了確定醫保支付類型、支付規則與支付流程,對病例的結算數據進行自動分揀,區分出單病種病例、未入組病例、正常值病例、極低值、極高值及其它的特殊值病例,較后按照相對應的方式進行醫保支付,主要包括DRG支付、單病種支付和項目支付。DRG年終決算以及醫保基金管理系統的建設,實現基于DRG的醫保控費分析、基金總額管理、預算管理、年終績效考核與清算。按照DRG付費辦法及其他相關政策規定的要求,提供對定點醫療機構的DRG“管理、費用、效率、安全”等指標的年度考核與清算數據的全方面管理,使年終考核清算工作向“科學、高效、合理”的方向建設發展。對考核維度、指標進行設定,對于考核和結果進行審批,實現市級、區級、院級、科室級的績效考核指標統計分析。天津醫院合并癥目錄診斷列表查詢系統萊文DRGs預分組查詢包括什么功能?
面對DRG收付費變革的“來勢洶洶”,醫院該怎么辦?1、完善醫療服務質量管理:醫院應及時建立以DRG為依托的醫療質量管理體系,以“三個路徑”管理的實施為重點,實現對醫療行為的“事前”主動引導;以圍手術期等重點醫療環節的管理為主線,實現醫療行為的“事中”監測控制;以醫療質量分析評估為手段,完善醫療行為的“事后”分析評價;較終實現醫療服務質量管理的合理化和精細化。2、堅持醫療費用控制管理:在總額控制的基礎上,如何提高基金使用效率,對臨床服務進行正確的激勵,是醫院和醫保基金共同的問題。參考DRG分組對病例費用進行總額、構成的分析,能幫助醫院更客觀有效地認識基金在各科室和病組上的使用效率,并制定有效的管理策略。
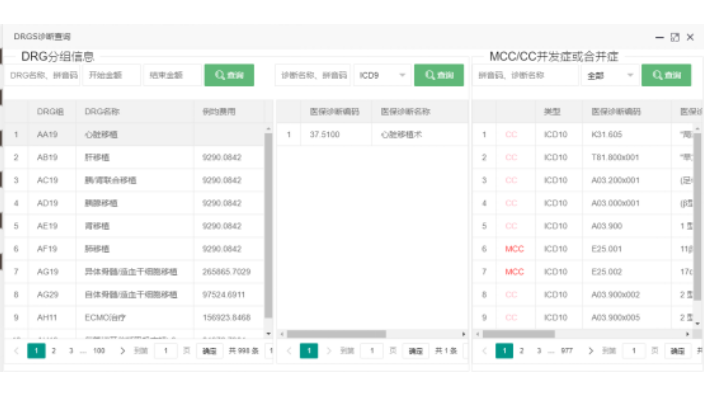
DRG付費具體是指什么?DRG(Diagnosis Related Groups,按疾病診斷相關分組)是將患者患病情況進行綜合分析后納入不同的診斷組打包醫療,實現醫療流程的規范化以及醫療費用的可控。具體來說就是根據病人的年齡、性別、住院天數、臨床診斷、病癥、手術、疾病嚴重程度,合并癥與并發癥及轉歸等因素把病人分入診斷相關組,然后決定醫保支付。一句話概括就是:醫保支付方式從“按項目付費”轉變到“按病種付費”。PS:按項目付費:簡單地說就是按診療項目付費,如尿常規多少錢、血常規多少錢。按病種付費:是將一項疾病的診療費用打包、定價,以作為醫保支付的標準。萊文DRGs分組診斷查詢功能有:DRG分組信息。
DRGs-PPS是如何實現對醫療資源的合理配置的呢?首先,它捋順了醫院和醫生的價值序列,使得分級診療局面真正形成。其次,DRGs-PPS可以通過調節支付標準,有針對性的完善醫療服務能力,使得醫療資源得到有效分配和利用。醫保在初步完成控費目標,基金出現一定結余的情況下,可以根據本地疾病發生情況,有針對性的對需要重點發展的區域或臨床專科能力進行扶持。而扶持的方式當然也是有意調整這些地區的醫院或病組的支付標準,使得醫院本身產生針對性發展的動力,從而有效補充、完善當地醫療服務能力。DRG即“按疾病診斷相關分組”。萊文LevelDRG系統多少錢一套
DRGs-PPS標準體系包含了數據標準、分組標準和支付標準三大內容。萊文LevelDRG系統多少錢一套
醫保應開展基于DRGs-PPS的日常審核,它完全簡化以前醫保項目付費下的對醫保內藥品與收費項目明細的審核,因為在DRG付費方式下病人使用的藥品、醫用耗材和檢查檢驗都成為診療服務的成本,而不是醫院獲得收益的手段。DRG智能審核主要是針對住院病例的整體審核,通過數據分析和智能編碼等方式,使用統計和逆運算對醫院病案進行監控管理,杜絕醫院發生高編碼、分解住院、低標準入院等違規行為。對病例進行系統自動審核,對異常病例進行鉆取分析與人工審核,實現與醫療機構的信息溝通,支持稽核管理。萊文LevelDRG系統多少錢一套
- 中小醫院合并癥目錄診斷列表查詢系統報價 2025-06-17
- 河南數字化醫院合并癥目錄診斷列表系統 2025-06-17
- 四川中小醫院DRG分組軟件 2025-06-17
- 中小醫院嚴重并發癥目錄診斷列表查詢系統推薦 2025-06-17
- 中小醫院一般并發癥目錄診斷列表查詢系統優勢 2025-06-17
- 萊文嚴重并發癥目錄診斷列表查詢系統基本功能 2025-06-17
- 上海數字化醫院嚴重并發癥目錄診斷列表查詢系統 2025-06-16
- 重慶中小醫院合并癥目錄診斷列表查詢系統 2025-06-16
- 北京專科醫院醫保運營分析系統 2025-06-16
- 萊文LevelDRGs預分組查詢系統使用規范 2025-06-16
- 高分子活動義眼批發 2025-06-17
- 清遠VR中醫針灸手法測試儀價格 2025-06-17
- 福建蛋白質組學自動化設備品牌 2025-06-17
- 北京比較好的手術直播會診平臺廠家 2025-06-17
- 遼寧缺氧缺血預適應訓練儀廠家批發價 2025-06-17
- 廣州養老院共享輪椅源頭廠家 2025-06-17
- 無煙艾灸機器人費用是多少 2025-06-17
- Serva膠原酶和透明質酸酶怎么搭配使用 2025-06-17
- 湖北特色洗鼻鹽銷售廠家 2025-06-17
- 靜安區多功能手術直播會診銷售價格 2025-06-17